人体免疫系统是一个复杂而精密的防御网络,其中免疫细胞起着至关重要的作用,免疫细胞疗法正是基于对免疫系统的深入理解而发展起来的,其核心原理在于利用患者自身或供体的免疫细胞,在体外进行培养、扩增和修饰后,再回输到患者体内,以增强免疫系统对疾病的识别和攻击能力。
通过激活或增强免疫细胞的活性,使其能够更有效地识别和消灭病变细胞,如癌细胞、病毒感染细胞等,同时避免对正常细胞造成损伤,这种疗法旨在调动人体自身的免疫力量,从根本上对抗疾病,具有特异性强、副作用相对较小等优点,为传统治疗手段提供了重要的补充和拓展。
01
低风险免疫细胞疗法
低风险免疫细胞疗法通常指那些相对安全、不良反应较少的治疗方法,属于再生医学或先进疗法药物类别,主要包括肿瘤浸润淋巴细胞(TIL)疗法、CIK细胞疗法、DC疫苗以及DC/CIK细胞联合疗法。
TIL细胞疗法
细胞特性:TIL细胞是从肿瘤微环境中提取的自然单核细胞,涵盖了肿瘤内的淋巴细胞以及基质中的肿瘤浸润淋巴细胞。这些细胞经过训练后能专门攻击癌细胞,同时不会对健康细胞造成损害。TIL疗法在治疗高度异质性的实体瘤方面表现出色,且脱靶毒性较低。
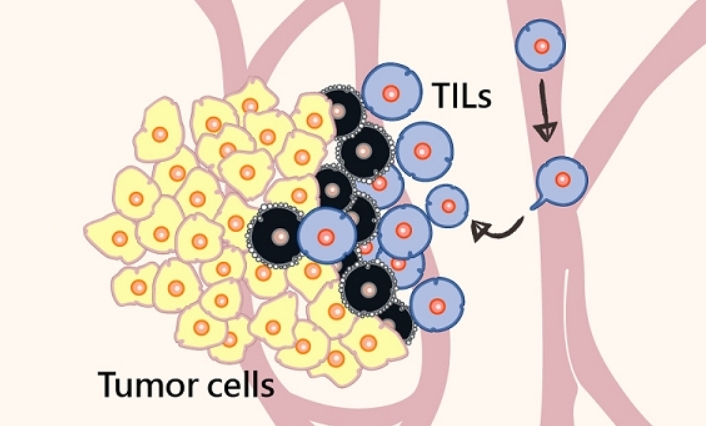
生产与扩增:TIL细胞通常从切除的肿瘤组织中分离出来,因肿瘤微环境中的TIL细胞数量有限,因此扩增是治疗成功的关键。扩增过程需要通过快速扩增方案(REP),该方案分为pre-REP阶段和REP阶段,扩增后的TIL细胞经过质量控制后会输送给患者。
临床研究:自1988年首次成功用于转移性黑色素瘤患者以来,TIL疗法已在多个肿瘤类型的临床试验中展现了潜力。尽管其临床进展仍处于初期阶段,但TIL疗法在与其他抗肿瘤疗法的联合应用方面展现了良好的前景。
CIK细胞疗法
细胞特性:CIK细胞具有T细胞和NK细胞的混合表型,具有异质性免疫效应。这些细胞通过特定的细胞因子和细胞外因子的诱导,在体外孵育产生。CIK细胞对肿瘤细胞有很强的靶向作用,同时也能通过分泌细胞因子间接杀死肿瘤细胞。
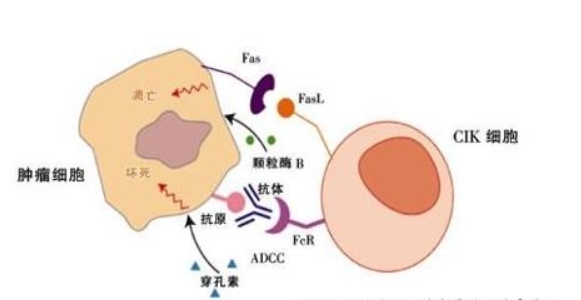
临床研究:自1991年起,CIK细胞疗法开始用于不同类型的肿瘤治疗。临床研究表明,CIK细胞能够与NKG2D相互作用,增强抗肿瘤效应,尽管仍需进一步探索关键问题,但其治疗潜力不可忽视。
DC疫苗
疫苗原理:DC疫苗是通过将患者自体的树突状细胞(DC)进行体外处理,激活其对肿瘤相关抗原的识别能力,从而增强免疫反应。成熟的DC可能会导致肿瘤耐受性,从而限制临床反应。
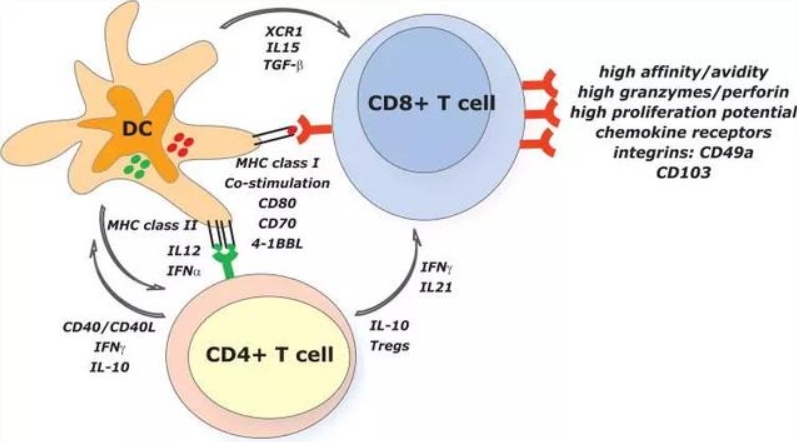
疫苗特点及应用:DC疫苗通常使用自体单核细胞进行培养,经过处理后能够诱导强烈的抗肿瘤免疫反应。尽管免疫反应的强度和持续时间较短,DC疫苗仍然具有较低的毒性,且常与其他免疫疗法联合使用。Sipuleucel-T是唯一获得FDA批准的DC疫苗,用于治疗去势抵抗性前列腺癌。
DC/CIK联合疗法
协同作用:通过将DC与CIK细胞联合使用,可以产生协同效应,增强抗肿瘤免疫力。DC细胞通过分泌细胞因子促进CIK细胞的成熟,而CIK细胞则增强DC细胞的抗原呈递特性,二者的结合有效抑制肿瘤细胞的增殖。
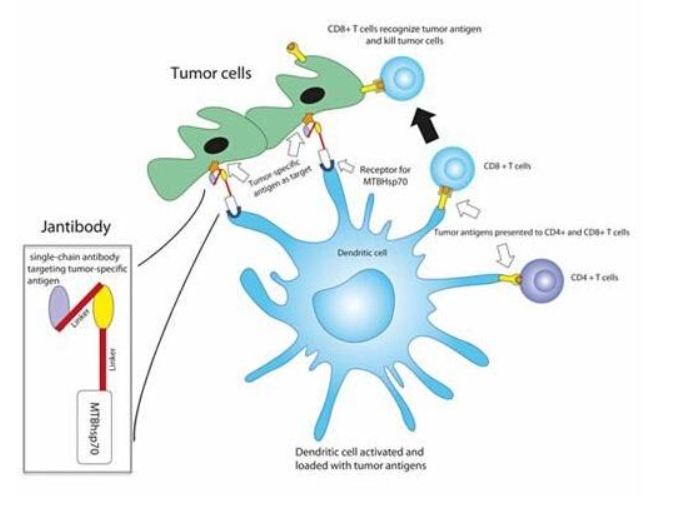
临床研究:近年来,DC/CIK联合疗法成为研究热点。基础和临床研究证明该疗法在增强抗肿瘤免疫力方面的有效性,尽管存在轻度移植物抗宿主病的风险,但这些风险是可控的,且在治疗复杂病症或难治性恶性肿瘤时表现出色。
02
高风险免疫细胞疗法
高风险免疫细胞疗法通常涉及自体干细胞、同种异体或异种细胞,或者转基因细胞,这些疗法往往能激发新的免疫反应,包括CAR-T、T细胞受体-T(TCR-T)、CAR-NK以及CAR-巨噬细胞(CAR-M)等。
CAR设计(CAR-T\CAR-NK)
细胞外结构域:CAR的细胞外结构域包含用于靶向结合的单链可变片段(ScFv)和铰链区,通过跨膜结构域锚定到细胞膜。这些结构的设计使得CAR工程免疫细胞能够识别癌细胞,不受MHC和辅助受体的限制。
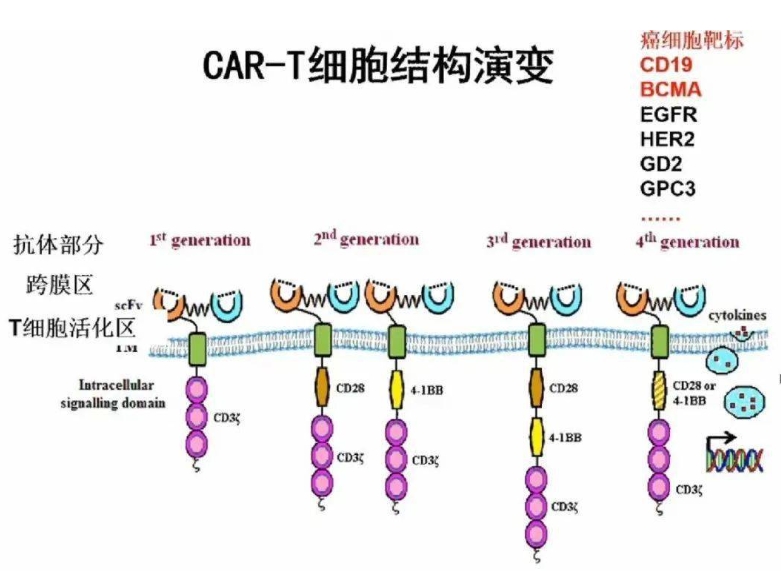
细胞内结构域:CAR的细胞内结构域由共刺激结构域组成,不同代的CAR在T细胞中的应用有所不同。例如,第二代CAR-T通过提高活化水平和增殖能力增强免疫反应,而第三代CAR-T则增强了细胞毒性。
提高基因转移效率
非病毒转染技术:如转座子、机械穿孔、电穿孔等,这些方法在程序简便性、载量和通量方面具有优势,且安全性较高。但病毒载体在临床应用中仍占主导地位。
巨噬细胞转染:巨噬细胞转染较为困难,但近年来开发了新型的LV系统和嵌合腺病毒载体,可用于将CAR递送至巨噬细胞。
03
同种异体疗法的优势
当前,很多商业批准的癌症免疫细胞疗法仍依赖自体免疫细胞,但这存在一定的局限性。同种异体疗法有望克服这些问题。例如,CAR-NK作为一种潜力巨大的同种异体疗法,尽管其疗效和持久性仍有待提高,但该领域的研究前景广阔。
为了提高免疫细胞疗法的效果,研究者们不断努力改善免疫细胞的迁移和浸润能力。通过利用趋化因子受体等,可以促进CAR工程免疫细胞向肿瘤聚集。此外,研究者还在探讨通过免疫检查点抑制剂、TGF-β信号传导阻断以及引入嵌合开关受体等手段来改善肿瘤微环境。
αβ+T细胞
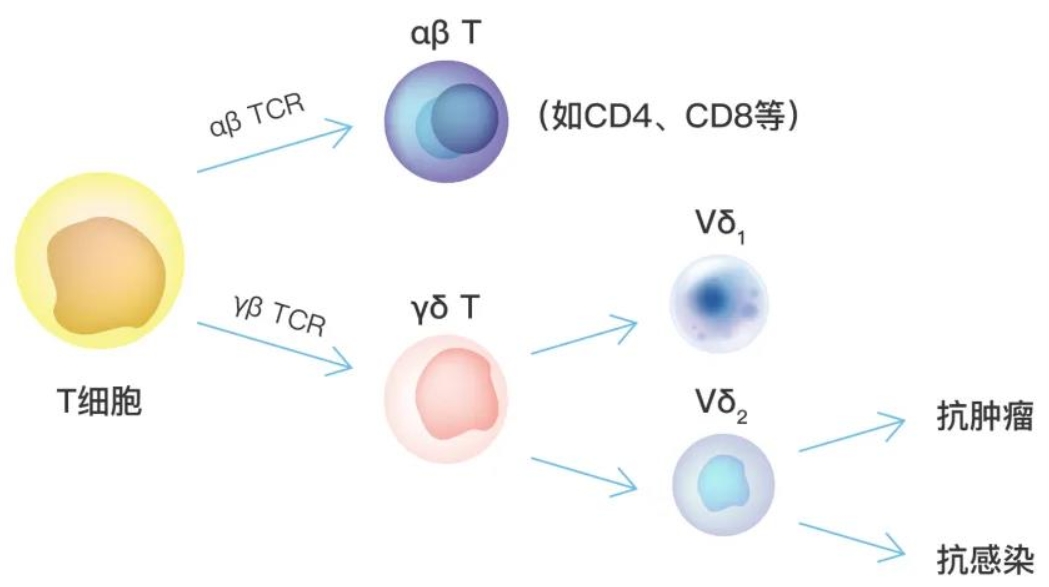
细胞特性:αβ+T细胞是最常见的T细胞类型,具有α和β两条链的T细胞受体(TCR)。它们能够识别通过MHC分子呈递的肿瘤抗原,主要在肿瘤免疫中发挥作用。由于其强大的免疫功能,αβ+T细胞在肿瘤免疫治疗中有广泛的应用潜力。
临床应用:αβ+T细胞疗法主要依赖于TCR-T细胞技术,通过基因工程改造这些细胞,使其能够识别并靶向癌细胞。临床研究表明,TCR-T细胞在治疗某些实体肿瘤,如黑色素瘤和非小细胞肺癌中,取得了显著的临床效果。
γδ+T细胞
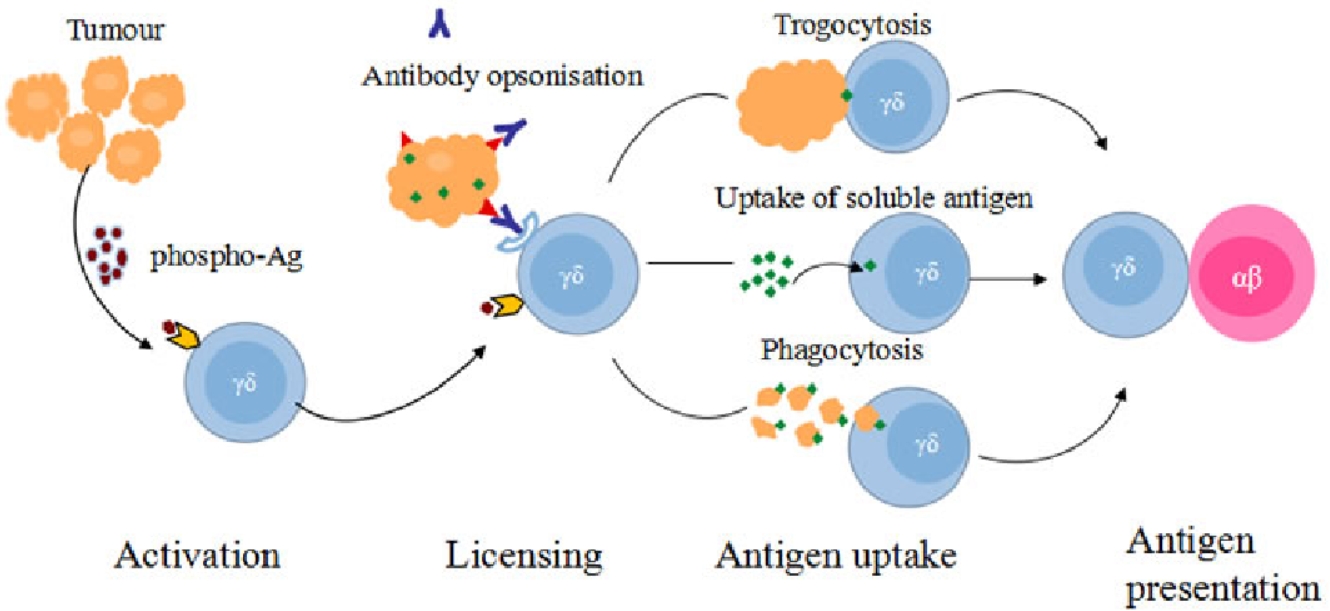
细胞特性:γδ+T细胞是一种较少被研究的T细胞亚群,它们不依赖于MHC分子就能识别肿瘤细胞,并通过直接杀伤作用或分泌细胞因子来发挥抗肿瘤作用。由于其特异性免疫应答,γδ+T细胞被认为是新兴的肿瘤免疫治疗中的一个重要方向。
临床应用:近年来,γδ+T细胞的研究逐渐升温。该细胞群体在肿瘤免疫治疗中的应用尤其有望为那些对传统免疫细胞疗法(如αβ+T细胞疗法)耐药的患者提供新的治疗选择。研究人员正在探索如何通过体外扩增和激活这些细胞,使其能够在肿瘤免疫治疗中发挥更大作用。
写在最后
在现代医学领域,免疫细胞疗法作为一种创新的治疗手段,正逐渐崭露头角,为众多癌症及疑难病症患者带来了新的希望,它以人体自身的免疫系统为基础,通过激发和增强免疫细胞的功能,使其成为对抗疾病的有力武器。